- Accueil
- Soigner 2021
- Les défis de la médecine de l’âgé
Les défis de la médecine de l’âgé
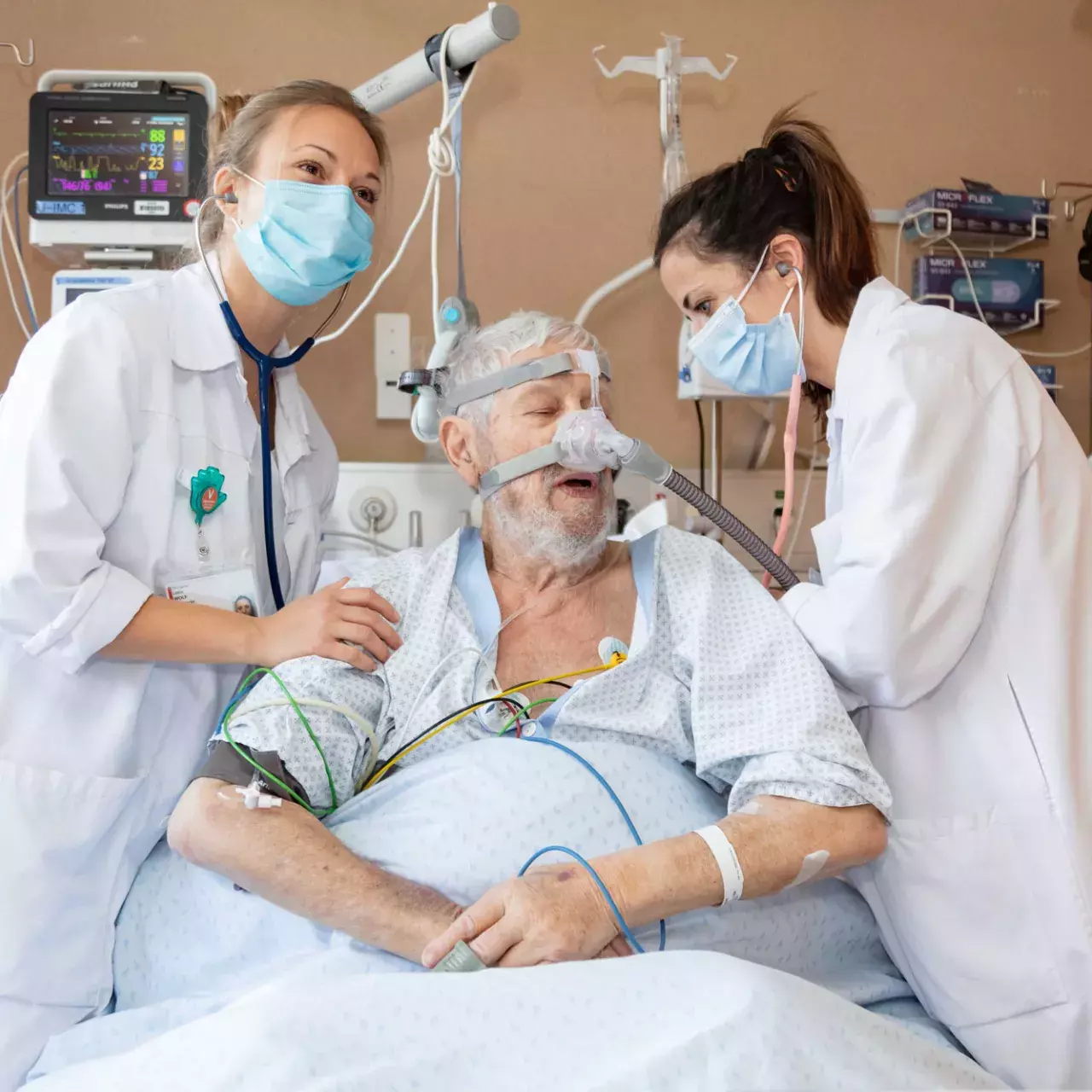
65% des admissions des personnes âgées de plus de 85 ans aux urgences gériatriques sont suivies d’une hospitalisation dans une unité de soins aigus. Grâce à une prise en charge globale et interdisciplinaire, il est possible d’en minimiser les impacts négatifs.
Henri, 85 ans, est admis à l’Unité des urgences gériatriques après une petite chute au sortir de son domicile. Des passants bien-intentionnés ont insisté pour l’emmener à l’hôpital. Après un premier examen qui ne révèle aucune commotion ou fracture, Henri espère pouvoir rentrer chez lui. Inquiet, Henri explique aux médecins que les chutes sont de plus en plus fréquentes. Comme 65% des personnes de son âge admises aux urgences gériatriques, l’urgence d’Henri va se muer en admission dans un service spécialisé, accompagné d’examens plus approfondis. Une situation stressante qui requiert une attention particulière de la part du personnel soignant.
La prise en charge médicale de la personne âgée est complexe. Pour que le séjour à l’hôpital lui soit bénéfique, les moyens déployés sont nombreux. Ils concernent en premier chef le personnel soignant. « En gériatrie, notamment aux urgences gériatriques des Trois-Chêne, les équipes sont spécialement formées pour répondre aux besoins spécifiques des personnes âgées », indique la Pre Dina Zekry, médecin-cheffe du Service de médecine interne de l’âgé. Au vu de la pluralité des atteintes et déficits, une approche globale et interdisciplinaire est indispensable.
Lorsqu’un ou une patiente souffre de plusieurs maladies chroniques et prend de multiples médicaments, il peut être difficile de faire la part des choses entre causes et conséquences. « Il s’agit de s’occuper du problème aigu ayant conduit à une consultation aux urgences, mais aussi de découvrir ce qui se cache derrière le symptôme », explique la gériatre. Prenons l’exemple, fréquent, de la chute : les médecins vont soigner l’éventuelle fracture qui en découle, mais aussi chercher à en connaître la cause et déterminer si elle est un épisode isolé ou récurrent. Derrière une pensée incohérente, une agitation et des hallucinations visuelles, il s’agit de chercher et de comprendre quel organe (vessie, poumon, etc.) dysfonctionne réellement. La survenue d’un état confusionnel, la présence de troubles cognitifs ou d’une démence sont une difficulté supplémentaire dans ce travail d’investigation. Dans bien des cas, la coopération avec les proches s’avère précieuse pour comprendre les circonstances de l’incident médical, s’informer des traitements en cours, des maladies préexistantes ou encore du niveau de soutien reçu à domicile.
Après les urgences, selon les cas, la personne peut être dirigée dans une unité d’hospitalisation parmi lesquelles : soins aigus ou intermédiaires, réadaptation, unité avec programme spécifique (chutes et ostéoporose), gériatrie intégrée médico-psychiatrique (lors de trouble psychiatrique concomitant) ou Somadem (en cas d’affection somatique aiguë et démence avec troubles sévères du comportement). Plusieurs consultations spécialisées (cognition, incontinence urinaire, par exemple) peuvent également être sollicitées. À noter encore l’existence d’une unité de consultations et examens où de nombreux spécialistes du site de Cluse-Roseraie effectuent des consultations sur place aux Trois-Chêne.
Veiller à la cohérence de la trajectoire de soin est essentiel, souligne le Pr Christophe Graf, chef du Département de réadaptation et gériatrie des HUG : « Nous devons orienter le patient pour qu’il soit au bon endroit, au bon moment, pour des raisons de qualité de prise en charge mais aussi d’efficience et d’économicité des soins. » Les équipes médico-soignantes travaillent ainsi en étroite collaboration avec le réseau du ou de la patiente, c’est-à-dire les infirmiers et infirmières de liaison, les soins à domicile, le médecin traitant et les autres prestataires de santé, comme en témoigne Charline Couderc, responsable des soins au Département de réadaptation et gériatrie : « L’hôpital doit faire partie intégrante du parcours du patient dans un souci de continuité, pour qu’il n’y ait pas de décalage entre l’avant et l’après. »
Différents dispositifs, tels que Cogeria , mis en œuvre par le canton de Genève, visent justement à favoriser l’anticipation et la coordination des soins autour des personnes âgées fragiles. L’objectif est d’éviter les hospitalisations inappropriées, de limiter les passages aux urgences et de faciliter le retour à domicile. À chaque étape de la prise en charge, que ce soit dans ou en dehors de l’hôpital, la communication avec la personne malade et ses proches doit rester au centre. Sa volonté ne doit d’ailleurs pas être oubliée, même si sa fragilité est importante : « L’âge n’est pas une raison pour exclure la personne et ne pas se préoccuper de ses souhaits », conclut le Pr Christophe Graf.
En savoir plus : les défis de la médecine de l'âgé
